При возникновении экламптического приступа беременную, утратившую сознание, необходимо уложить на бок (желательно правый), запрокинуть голову назад для предотвращения западения языка, ввести резиновые или пластмассовые воздуховоды, удалить изо рта пену (иногда с примесью крови), произвести ингаляцию кислорода и воздуха через маску аппарата КИ-ЗМ или АН-8М. Оксигенацию при дыхательной недостаточности у беременных с тяжёлыми формами гестозов следует проводить с осторожностью. При выраженной острой дыхательной недостаточности необходима интубация, отсасывание секрета из трахеи и бронхов, ИВЛ в режиме гипервентиляции (при СО 2 - 20- 22 мм рт.ст.). Для проведения ИВЛ необходимо вызвать реанимационно-хирургическую бригаду.
После окончания приступа обследование беременной следует проводить только в условиях нейролептаналгезии. Если нейролептаналгезия не была проведена до начала эклампсии, после припадка следует ввести 2 мл 0,5% р-ра диазепама; 2-4 мл 0,25% р-ра дроперидола, 2 мл 2,5% р-ра прометазина (или 2 мл 1% р-ра дифенгидрамина), 1 мл 2% тримеперидина в/в или в/м; дать наркоз закисью азота с кислородом. Нейролептаналгезия ослабляет судорожную форму гестоза и предупреждает развитие следующего приступа.
Необходимо выяснить акушерскую ситуацию: общее состояние больной (частота пульса, дыхание, цифры АД на одной и второй руке, наличие отёков, степень их выраженности, срок беременности, наличие (отсутствие) схваток, форму матки, наличие локальной болезненности при пальпации матки, наличие шевеления и сердцебиения плода, наличие кровянистых выделений из половых путей.
После купирования приступа судорог необходимо начать лечение гестоза (магния сульфат, реополиглюкин*).
Введение магния сульфата сочетают с введением препаратов, уменьшающих вазоконстрикцию сосудов: бендазол 1% - 3-6 мл и папаверин 2% - 2-4 мл, дротаверин 2% - 2 мл.
Одновременно больной проводят инфузионную терапию: мафусол 400-450 мл в/в капельно или 500 мл любого полиионного раствора: лактосоль° или трисоль*, или лактосоль° 250 мл, или трометамол 500 мл, или 500 мл 5% р-ра декстрозы под контролем диуреза, так как при тяжёлых гестозах развивается острая почечная недостаточность.
Для улучшения реологических свойств крови можно ввести 400 мл реополиглюкина*.
Попытка быстрой транспортировки больной с судорожной формой гестоза без предварительной нейролепсии или нейролептаналгезии и предварительного лечения гестоза только усугубляет состояние больной и исход заболевания.
Чем раньше на догоспитальном этапе начато лечение тяжёлой форм гестоза, тем больше возможность поддержать нарушенные функции жизненно важных органов - мозга, сердца, печени, почек и комплекса плацента-плод.
Если на фоне введения спазмолитических средств, магния сульфата инфузионной терапии у беременной (роженицы) сохраняются высокие цифры артериального давления, вводят 10 мл 2,4% р-ра аминофиллина в 10 мл изотонического раствора натрия хлорида.
Из других гипотензивных средств можно ввести п/к, в/м или в/в клонидин 0,01% 0,5-1,0 мл. Препарат вводят под контролем АД, в первые минуты введения возможно кратковременное повышение АД! При введении совместно с нейролептиками клонидин усиливает их седативное действие.
Для снижения АД у беременных (рожениц) целесообразно использование препаратов для управляемой артериальной гипотензии: 5% азаметония бромид - 0,5-1 мл в/м или в/в в 20 мл изотонического раствора натрия хлорида или 5% р-ра декстрозы.
У некоторых больных с эклампсией развивается острая дыхательная недостаточность. Лечебные мероприятия при острой дыхательной недостаточности направлены на:
o восстановление и обеспечение проходимости дыхательных путей, при необходимости - их дренирование;
o улучшение альвеолярной вентиляции и лёгочного газообмена;
o улучшение гемодинамики, борьбу с сердечно-сосудистой недостаточностью.
У больных с эклампсией может развиться острая сердечная недостаточность. Для борьбы с ней вводят сердечные гликозиды: 0,25-0,5-1 мл 0,05 раствора строфантина-К или 0,5-1мл 0,06% р-ра ландыша гликозида.
Пациентка с любой степенью тяжести гестоза должна быть госпитализирована.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
На догоспитальном этапе во время транспортировки не вводят препараты для предупреждения повторных судорожных припадков.
Назначают препараты для внутримышечного введения, не обеспечив доступ в периферическую вену.
Алгоритмы неотложной помощи при преэклампсии и эклампсии приведены на рис. 16-7 и 16-8.
Рис. 16-7. Алгоритм неотложной помощи при преэклампсии.
Рис. 16-8. Алгоритм неотложной помощи при эклампсии.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
ЛС, назначаемые при оказании скорой медицинской помощи при гестозах, приведены в табл. 16-2.
Таблица 16-2 . Лекарственные средства, назначаемые при поздних гестозах
| Лекарственное средство | Показания |
| Диазепам в дозе 2-5 мг в/в или 10 мг в/м | Лекарственная седация |
| Мидазолам по 5-10 мг в/в или 10-15 мг в/м | Лекарственная седация |
| Плазмозамещающие растворы в дозе 200 мл/ч | Инфузионная терапия |
| Растворы декстрана 400-800 мл в/в со скоростью 60-80 кап/мин в комбинации с 5 мл (100 мг) раствора пентоксифиллина | Инфузионная терапия |
| Препараты гидроксиэтилкрахмала | Инфузионная терапия |
| Нифедипин по 10-20 мг сублингвально | Гипотензивная терапия |
| Магния сульфат в дозе 400-800 мг в/в в зависимости от тяжести состояния | Гипотензивная терапия |
| Гемодез-Н-Н* в дозе 200-400 мл в/в капельно | |
| Гепатопротекторы (эссенциале форте* в дозе 5 мл, адеметионин по 800 мг) в/в | При преобладании симптомов печёночной недостаточности |
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Магния сульфат вызывает седативный, снотворный или наркотический эффекты. В процессе выделения почками магния сульфат усиливает диурез. Магний контролирует нормальное функционирование клеток миокарда, повышает резистентность к нервному стрессу. Конкурентным антагонизмом магния и кальция объясняется антикоагулянтная способность магния и, как следствие, уменьшение тромбообразования и улучшение микроциркуляции. Внутривенно вводят по 400-800 мг/инъекция в зависимости от тяжести состояния.
Нифедипин - представитель антагонистов кальция, активный периферический вазодилататор; у нифедипина более выражены периферические (снижение общего сосудистого сопротивления), чем кардиальные эффекты; оказывает отрицательное инотропное действие (которое компенсируется рефлекторной тахикардией); несколько увеличивает сердечный выброс и улучшает кровоснабжение органов и тканей, уменьшает потребность миокарда в кислороде. Препарат быстро всасывается при приёме внутрь. Принимают обычно внутрь (независимо от времени приёма пиши). Рекомендуемые дозы: 0,01 г (10 мг) 2-3 раза в день (не более 0,04 г в сутки). Для купирования гипертонического криза, а иногда при приступах стенокардии часто применяют препарат сублингвально. Таблетку (0,01 г) помешают под язык до полного рассасывания. Необходимо учитывать быстрое нарастание при этом способе применения концентрации препарата в крови, возможность рефлекторных реакций, явлений ортостатической гипотонии. Применение препарата должно производиться в положении лёжа. После приёма нифедипина часто наблюдают покраснение лица и кожи верхней части туловища, головную боль, тошноту, головокружение, сонливость. Выпускают в таблетках и капсулах 0,01 и 0,02 г (10 и 20 мг). Выпускаются растворы нифедипина для инъекций.
Роды - физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери.
Врач (фельдшер) СМП может столкнуться с любым периодом родового акта: раскрытия, изгнания, последовым и ранним послеродовым периодом. Врач (фельдшер) должен уметь диагностировать периоды родов, оценить их физиологическое или патологическое течение, выяснить состояние плода, выбрать рациональную тактику ведения родов и раннего послеродового периода, провести профилактику кровотечения в последовом и раннем послеродовом периоде, уметь оказать акушерское пособие при головном предлежании.
Роды вне стационара чаще всего возникают при недоношенной беременности или при доношенной беременности у многорожавших женщин. В таких случаях роды протекают, как правило, стремительно.
КЛАССИФИКАЦИЯ
Различают преждевременные, срочные и запоздалые роды.
Роды, наступившие при сроке беременности от 22 до 37 нед беременности, в результате чего рождаются недоношенные дети, считают преждевременными. Недоношенные дети характеризуются незрелостью, с массой тела от 500 до 2500 г и ростом от 19-20 до 46 см. Для них характерен высокий процент как перинатальной смертности, так смертности и заболеваемости недоношенных детей, особенно родившихся в сроки 22-27 нед беременности (масса тела от 500 до 1000 г).
Роды, наступившие при сроке беременности 40 ±2 нед и заканчивающиеся рождением живого доношенного плода с массой тела примерно 3200-3500 г и ростом от 46 см, считают срочными.
Роды, наступившие при сроке беременности свыше 42 нед и закончившиеся рождением плода с признаками переношенности: плотные кости черепа, узкие швы и роднички, выраженное слущивание эпидермиса, сухость кожных покровов, считают переношенными. Роды переношенным плодом характеризуются высоким процентом родового травматизма.
Различают роды физиологические и патологические. Осложнённое течение родов развивается у беременных с экстрагенитальной патологией, отягощенным акушерско-гинекологическим анамнезом или патологическим течением беременности.
Имеют значения следующие состояния:
Нарушения менструальной функции;
Бесплодие в анамнезе;
Воспалительные заболевания внутренних половых органов;
Артифициальные и самопроизвольные аборты в анамнезе;
Миома матки;
Опухоли яичников;
Рубец на матке после кесарева сечения;
Первородящие старше 30 лет и моложе 18 лет;
Пороки сердца (врождённые и приобретённые);
Гипертоническая болезнь;
Заболевания органов дыхания, почек, печени;
Заболевания щитовидной железы, нервной системы, опорно-двигательного аппарата;
Сахарный диабет.
В течении родов наблюдают три периода:
Период раскрытия шейки матки;
Период изгнания плода;
Последовый период.
КЛИНИЧЕСКАЯ КАРТИНА
Роды у первородящих протекают 12-14 часов, у повторнородящих - 8-10 часов.
Первый период родов (период раскрытия шейки матки) начинается с первыми регулярными родовыми схватками и заканчивается полным (9-10 см) раскрытием шейки матки, достаточным для прохождения по родовому каналу плода. Схватки характеризуются спонтанно возникающими сокращениями гладкомышечных клеток тела матки с последующим раскрытием шейки матки и продвижением плода по родовым путям за пределы материнского организма. Схватки в начале родов продолжаются примерно 15-20 с, в конце - 80-90 с, а интервалы между схватками с 10-12 мин (в начале родов) сокращаются до 2-3 мин.
За время схваток происходит укорочение, сглаживание, раскрытие шейки матки и формирование родового канала.
В период схватки предлежащая часть плода скользит по внутренней стенке родового канала, оказывая на неё давление, а стенки нижнего сегмента матки и родового канала оказывают сопротивление опускающейся предлежащей части.
Плодный пузырь (часть плодных оболочек и околоплодных вод, располагающихся впереди предлежащей части плода) во время схватки наливается и вклинивается в шеечный канал, что способствует его раскрытию. Раскрытие шеечного канала при целом плодном пузыре происходит быстрее, чем при его отсутствии.
Несвоевременный разрыв плодного пузыря (преждевременный или запоздалый) часто нарушает физиологическое течение родов. Преждевременный разрыв плодного пузыря способствует образованию на головке плода большой родовой опухоли, кефалогематомы, вызывает нарушение внутричерепного кровообращения плода; это одна из наиболее частых причин асфиксии плода, мертворождения и ранней смертности новорождённого.
При физиологическом течении родов плодный пузырь вскрывается в конце периода раскрытия на высоте одной из схваток и околоплодные воды в количестве 100-200 мл изливаются наружу.
В редких случаях к концу периода раскрытия шейки матки не происходит разрыва плодного пузыря и он первым рождается из половой щели, в таких случаях необходимо произвести искусственное вскрытие плодного пузыря любым инструментом (браншей пулевых щипцов, зажимом Кохера, корнцангом) или пальцем, иначе плод родится в оболочках, что может привести к нарушению процесса перехода к внеутробному дыханию и асфиксии новорождённого.
Ведение первого периода физиологических родов - активно-выжидательное. Необходимо следить за развитием регулярной родовой деятельности, сердцебиением плода, продвижением предлежащей части (головки). Для оценки характера регулярной родовой деятельности определяют длительность, интенсивность, периодичность, болезненность схваток рукой, расположенной плашмя на животе роженицы.
Когда схватки становятся особенно сильными и начинают повторяться через 3-4-5 мин (4-5 схваток за 10 минут), можно думать о полном раскрытии маточного зева.
Выслушивание сердцебиения плода в период раскрытия проводят каждые 15 мин до излития околоплодных вод, а после излития вод - каждые 5-10 мин. В норме частота сердцебиения плода колеблется от 120 до 140 в минуту, тоны сердца - ясные, ритмичные. Стойкое замедление сердечных тонов до 100 в минуту и ниже, равно как и учащение до 160 в минуту и выше указывает на начавшуюся внутриутробную асфиксию плода.
При нормальном течении родов процесс раскрытия шейки матки совпадает с постепенным продвижением головки плода; в конце первого периода родов головка прижимается ко входу в малый таз и даже несколько вступает в него.
При неясности предлежащей части, подозрении на редкий вариант вставления (лобное предлежание, задний вид лицевого предлежания, высокое прямое стояние головки), поперечное или косое положение плода необходимо предпринять все меры для срочной транспортировки роженицы в акушерский стационар.
Для профилактики разрыва матки во время транспортировки роженице дают эфирный масочный наркоз, одновременно через носовой катетер проводят ингаляцию кислородом.
Второй период родов (период изгнания) - время от момента полного раскрытия маточного зева до рождения плода. После излития вод схватки ненадолго прекращаются. Объём полости матки уменьшается. Полость матки и влагалище представляют собой родовой канал. Схватки снова усиливаются, предлежащая часть плода (головной или тазовый конец) опускается на тазовое дно. Рефлекторно возникающие при этом сокращения брюшного пресса вызывают и позывы роженицы на потуги, повторяющиеся всё чаще и чаще - через 5-3-2 мин. Предлежащая часть плода растягивает при этом половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды.
Период изгнания продолжается от одного до двух часов, но не более 4 часов. После рождения плода начинается третий - последовый период родов, во время которого происходит отделение плаценты от стенок матки и рождение последа, его продолжительность от 5 до 20 минут.
СОВЕТЫ ПОЗВОНИВШЕМУ
Необходимо держать на связи позвонившего до приезда бригады скорой помощи.
Роженицу надо успокоить, изолировать от окружающих, уложить на оказавшуюся под рукой чистую ткань или клеёнку. Тесную одежду, сдавливающую живот и мешающую дыханию, нужно снять. Прикасаться к животу руками, гладить его не следует, т.к. это может вызвать нерегулярные схватки и нарушить процесс родов.
Наружные половые органы и внутреннюю поверхность бедер рекомендуется при возможности обмыть водой с мылом или обтереть ватой, смоченной 5% спиртовым раствором йода или водкой, заднепроходное отверстие закрыть ватой или кусочком чистой ткани. Под ягодицы следует положить чистую ткань, полотенце, простыню.
Эклампсия – заболевание, проявляющееся у беременных, при котором артериальное давление повышается настолько, что возникает угроза здоровья ребенка и матери. Обычно эклампсия у беременных возникает на III триместре или в течение 24 часов после родов.
Чаще всего эклампсия во время беременности и послеродовая эклампсия возникает у первородящих юных девушек и первородящих женщин старше 40 лет.
Эклампсия у беременных развивается у женщин с острым заболеванием почек. Почечная эклампсия наблюдается при нефропатии, остром нефрите и в редких случаях при хроническом нефрите
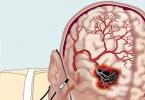
Основная причина заболевания – повышение артериального давления, при котором происходит спазм мозговых сосудов. Спазмы приводят к нарушению кровоснабжения мозга и его отеку.
Факторы риска
Эклампсия во время беременности и послеродовая эклампсия может развиться под воздействием следующих факторов:
- эклампсия у матери;
- эклампсия при предыдущих беременностях от одного партнера;
- юный возраст;
- первые роды;
- многоплодная беременность;
- системная красная волчанка;
- заболевания почек
Симптомы появления эклампсии
Симптомы появления эклампсии
Почечная эклампсия у беременных сопровождается судорожным припадком. Судороги развиваются в определенной последовательности: сначала начинают сокращаться мышцы лица, затем сокращению подвергаются верхние конечности. После этого судороги охватывают все мышцы скелетной мускулатуры. Нарушается или полностью отсутствует дыхание. Больная теряет сознание, зрачки расширяются.
Судорожные симптомы эклампсии могут сопровождаться пеной изо рта, нередко с кровью. Больная может прикусить язык. После судорог беременная впадает в эклампсическую кому.
Перед приступом больная чувствует головную боль, общую слабость, головокружение, зрение нарушается, возникают боли в правом подреберье и подложечной области.
Прочитайте:
|
Цель: оценить практические умения выпускника оказание экстренной помощи при эклампсии
Показания – приступ судорог при эклампсии
Противопоказания – нет
Возможные осложнения – повторный приступ судорог, эклампсическая кома.
Ресурсы – муляж женщины, 25% раствор сульфата магнезии, шпатель, языкодержатель, шприц 20 мл, физиологический раствор 500 мл, система для внутривенного вливания, спирт, вата, жгут
Алгоритм действия :
7. При приступах судорог вызовите не отходя от пациентки весь свободный персонал и реанимационную бригаду.
8. Одновременно проведите следующие мероприятия:
· уложите беременную на ровную поверхность, избегая повреждений и поверните голову пациентки набок.
· освободите дыхательные пути, открыв рот с помощью шпателя или ложки, обернутую марлей, вытяните язык языкодержателем.
· удалите слюну из полости рта, как только появился вдох, обеспечьте свободный доступ воздуха.
· после остановки судорог внутривенно введите стартовую дозу магнезии сульфата – 25%-20 мл в течение 10-15 минут.
9. Начните внутривенную инфузию 320 мл физиологического раствора с 80 мл – 25% раствором сульфата магнезии
10. Под контролем артериального давления и продолжающейся магнезиальной терапии переложите пациентку на носилки и транспортируйте в реанимационное отделение ближайшего родильного дома.
Примечание: При появлении признаков передозировки сульфата магнезии ввести 10 мл 10% раствора глюконата Са внутривенно в течение 10 минут.
При эклампсии родоразрешение должно произойти после стабилизации состояния пациентки, но не позднее 12 часов от начала судорог.
Дата добавления: 2014-12-11 | Просмотры: 4913 | Нарушение авторских прав
| | | | | | | | |
Тяжелая форма токсикоза может омрачить счастливый период ожидания ребенка. Грамотно оказанная первая помощь при эклампсии может спасти жизнь матери и ребенка. Женщинам, находящимся в группе риска, не стоит надеяться на «авось пронесет», а строго следовать всем указаниям и рекомендациям лечащего врача. В этом случае велика вероятность успешного родоразрешения и отсутствия послеродовых осложнений.
Причины гестоза
Не зря врачи советуют планировать беременность и готовиться к ней. Наличие хронических инфекций и эндокринных заболеваний, лишнего веса, проблем с артериальным давлением, малоподвижный образ жизни и вредные привычки могут спровоцировать развитие преэклампсии и эклампсии при беременности. Но бывают ситуации, когда токсикоз возникает у абсолютно здоровой женщины, организм которой не смог справиться с повышенной на него нагрузкой. Нарушение гормонального фона, усиление работы почек, сердца, сосудов, требует от организма усиления адаптационных возможностей. Если этого не происходит, то возможно развитие гестоза.
Точные причины развития преэклампсии не установлены, но абсолютно точно определенны факторы, повышающие риск ее возникновения на разных сроках вынашивания ребенка.
Симптоматика эклампсии
Во время судорожного приступа эклампсии у женщины сокращаются мышцы всего тела.
Судорожный приступ - крайне тяжелая степень , которая возникает при воздействии даже незначительного раздражителя, например, шума или яркого света. В своем протекании он проходит несколько этапов. Сначала у женщины появляются мимовольные подергивания отдельных групп мышц, как правило, лицевых, нарушение координации и зрения, потеря сознания. Эта стадия заканчивается тоническими судорогами скелетной мускулатуры. Спустя 20-30 секунд начинаются клонические судорожные сокращения всех мышц тела. При этом нарушается или полностью пропадает дыхание и пульс, лицо синеет. Приступ эклампсии может заканчиваться по-разному. В лучшем случае восстанавливается дыхание и возвращается сознание, возможно пенистое выделение изо рта с примесью крови. В худшем - женщина впадает в кому, которая может привести к смерти.
Осложнения тяжелого гестоза
При преэклампсии и эклампсии нарушается работа и функционирование внутренних органов. В первую очередь страдает мозг, легкие и почки мамы. Часто возникает нарушение зрения или слепота, а также пневмония в результате попадания в легкие рвотных масс или пенистых выделений. В тяжелых случаях возможен отек мозга и легких, инсульт, сердечная и дыхательная недостаточность. В результате нарушения плацентарного кровообращения возможна отслойка плаценты и преждевременные роды. У плода развивается гипоксия, приводящая к отставанию в развитии, формированию пороков или внутриутробной гибели. Грамотно оказанная помощь при приступе и экстренная госпитализация пациентки способны предупредить тяжелые осложнения эклампсии, а часто и спасти ее жизнь.
Неотложная помощь при судорожной форме гестоза
Вызвав Скорую помощь, необходимо уложить беременную на бок, зафиксировав при этом ее язык.
Оказание неотложной помощи беременной женщине с судорожным припадком, случившемся вне стен лечебного учреждения, будет проводиться по алгоритму из нескольких несложных пунктов. В этом случае она будет направлена на предупреждение травмирования и аспирации выделениями изо рта. Последовательность действий при этом будет такой:
- Вызвать бригаду скорой помощи.
- Уложить женщину набок, обложив со всех сторон валиками из подручных мягких материалов.
- Зафиксировать язык для предупреждения его западания.
- В перерывах между судорогами очищать рот от рвотных масс и пены.
Часто обычные прохожие не знают, как и чем помочь женщине в состоянии эклампсического припадка. Чтобы не растеряться и не упустить драгоценное время, нужно точно рассказать оператору службы «скорой» суть проблемы и четко следовать его указаниям.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Эклампсия и преэклампсия представляют собой патологические состояния, возникающие при беременности . Оба состояния не являются самостоятельными заболеваниями, а представляют собой синдромы недостаточности различных органов, сочетающиеся с различными симптомами поражения центральной нервной системы той или иной степени тяжести. Преэклампсия и эклампсия являются патологическими состояниями, развивающимися исключительно при беременности. У небеременной женщины или мужчины ни преэклампсии, ни эклампсии не может развиться в принципе, поскольку данные состояния провоцируются нарушениями во взаимоотношениях системы мать-плацента-плод.Поскольку причины и механизмы развития эклампсии и преэклампсии до сих пор окончательно не выяснены, в мире не принято однозначного решения, к какой именно нозологии следует относить данные синдромы. Согласно мнению ученых из стран Европы, США, Японии и экспертов Всемирной организации здравоохранения, преэклампсия и эклампсия представляют собой синдромы, относящиеся к проявлениям гипертонической болезни беременных женщин. Это означает, что эклампсия и преэклампсия рассматриваются именно в качестве разновидностей артериальной гипертонии у беременных женщин. В России и некоторых странах бывшего СССР эклампсия и преэклампсия относятся к разновидностям гестоза , то есть считаются вариантом совершенно другой патологии. В данной статье будем пользоваться следующими определениями эклампсии и преэклампсии.
Преэклампсия – это синдром полиорганной недостаточности, возникающий только при беременности. Данный синдром – это состояние, при котором у женщины после 20-ой недели беременности развивается стойкая гипертоническая болезнь, сочетающаяся с генерализованными отеками и выделением белка с мочой (протеинурией).
Эклампсия – это преобладающие клинические проявления поражения головного мозга с судорогами и комой на фоне общей симптоматики преэклампсии. Судороги и кома развиваются из-за сильного поражения центральной нервной системы чрезмерно высоким артериальным давлением .
Классификация эклампсии и преэклампсии
Согласно классификации Всемирной организации здравоохранения, эклампсия и преэклампсия занимают следующее место в классификации гипертонической болезни беременных женщин:1. Хроническая артериальная гипертензия, существовавшая до беременности;
2. Гестационная гипертензия, возникшая во время беременности и спровоцированная вынашиванием плода;
3. Преэклампсия:
- Легкая степень преэклампсии (нетяжелая);
- Тяжелая степень преэклампсии.
Приведенная классификация четко иллюстрирует, что эклампсия и преэклампсия являются разновидностями гипертонической болезни, развивающейся у беременных женщин. Преэклампсия при этом является состоянием, которое предшествует развитию эклампсии. Однако эклампсия не обязательно развивается на фоне только тяжелой преэклампсии, это может произойти и при легкой степени.
В российском практическом акушерстве часто используется следующая классификация:
- Отеки беременных;
- Нефропатия 1, 2 или 3 степени;
- Преэклампсия;
- Эклампсия.
Зарубежные специалисты ставят диагноз преэклампсии при наличии у женщины гипертензии (давление выше 140/90 мм рт. ст.), отеков и протеинурии (содержание белка в суточной моче более 0,3 г/л). Отечественные специалисты расценивают данные симптомы в качестве нефропатии. Причем степень тяжести нефропатии определяется по выраженности перечисленных трех симптомов (объем отека, величина давления, концентрация белка в моче и т.д.). Но если к трем симптомам (триада Цантгемейстера) присоединяются головная боль , рвота , боль в животе, ухудшение зрения (видно "как в тумане", "мушки перед глазами"), уменьшение выделения мочи, то российские акушеры ставят диагноз преэклампсии. Таким образом, с точки зрения зарубежных специалистов нефропатия является серьезной патологией, которую необходимо относить к преэклампсии, а не дожидаться резкого ухудшения состояния, предшествующего эклампсии. В дальнейшем будем использовать термин "преэклампсия", вкладывая в него понимание сути зарубежных акушеров, поскольку руководства по лечению, применяемые практически во всех странах, в том числе и России, разработаны именно этими специалистами.
Обобщенно для понимания классификаций, следует знать, что преэклампсия – это гипертензия в сочетании с протеинурией (белком в моче в концентрации более 0, 3 г/л). В зависимости от выраженности триады Цантгемейстера выделяют легкую и тяжелую преэклампсию.
Легкая преэклампсия – это гипертензия в пределах 140 – 170/90 – 110 мм рт. ст. в сочетании с протеинурией при наличии или отсутствии отеков. Тяжелая форма преэклампсии диагностируется при артериальном давлении выше 170/110 мм рт. ст. сочетающемся с протеинурией. Кроме того, к тяжелой преэклампсии относят любую гипертензию в сочетании с протеинурией и каким-либо нижеприведенным симптомом:
- Сильная головная боль;
- Нарушение зрения (пелена, мушки, туман перед глазами);
- Боль в животе в области желудка ;
- Тошнота и рвота;
- Судорожная готовность;
- Генерализованные отеки подкожной клетчатки (отеки по всему телу);
- Уменьшение выделения мочи (олигоурия) менее 500 мл за сутки или меньше 30 мл в час;
- Болезненность при прощупывании печени ;
- Количество тромбоцитов в крови ниже 100 * 106 штук/л;
- Повышение активности печеночных трансаминаз (АсАТ, АлАТ) выше 90 МЕ/л;
- HELLP-синдром (разрушение эритроцитов , высокая активность печеночных трансаминаз, количество тромбоцитов ниже 100* 106 штук/л);
- ВЗРП (внутриутробная задержка развития плода).
Тяжелая и легкая преэклампсия отражают различную степень тяжести повреждений внутренних органов беременной женщины. Соответственно чем тяжелее преэклампсия, тем сильнее повреждение внутренних органов, и тем выше риск развития неблагоприятных последствий для матери и плода. Если тяжелая преэклампсия не поддается медикаментозной терапии, то единственным способом лечения является прерывание беременности.
Классификация преэклампсии на легкую и тяжелую является общепринятой в странах Европы и США, а также рекомендованной Всемирной организацией здравоохранения. Российская классификация имеет ряд отличий. В российской классификации легкой преэклампсии соответствует нефропатия I и II степеней, а тяжелой – нефропатия III степени. Преэклампсия в российской классификации – это фактически начальная стадия эклампсии.
В зависимости от того, в какой момент развивается эклампсия, она делится на следующие разновидности:
- Эклампсия, возникающая в течение беременности (составляет 75 – 85% от всех случаев эклампсии);
- Эклампсия в родах , возникающая непосредственно в процессе родового акта (составляет примерно 20 – 25% от всех случаев эклампсии);
- Послеродовая эклампсия , возникающая в течение суток после родоразрешения (составляет примерно 2 – 5% от всех случаев эклампсии).
В зависимости от преобладающих симптомов и поражения какого-либо органа выделяют три клинических формы эклампсии:
- Типичная форма эклампсии характеризуется сильными отеками подкожной клетчатки всей поверхности тела, повышением внутричерепного давления , выраженной протеинурией (концентрация белка составляет более 0,6 г/л в суточной моче) и гипертензией более 140/90 мм рт.ст.;
- Нетипичная форма эклампсии наиболее часто развивается при затяжных родах у женщин с лабильной нервной системой. Данная форма эклампсии характеризуется отеком мозга без отека подкожной клетчатки, а также незначительной гипертензией, повышением внутричерепного давления и умеренной протеинурией (концентрация белка в суточной моче от 0,3 до 0,6 г/л);
- Почечная или уремическая форма эклампсии развивается у женщин, страдавших заболеваниями почек до наступления беременности. Почечная форма эклампсии характеризуется несильными или вовсе отсутствующими отеками подкожной клетчатки, но наличием большого количества жидкости в брюшной полости и плодном пузыре, а также умеренной гипертензией и внутричерепным давлением.
Эклампсия и преэклампсия – причины
 К сожалению, причины эклампсии и преэклампсии в настоящее время до конца не изучены. Достоверно известно только одно – эти состояния развиваются исключительно при беременности, а потому неразрывно связаны с нарушением нормальных взаимоотношений в системе мать-плацента-плод. Существует более тридцати различных теорий развития эклампсии и преэклампсии, среди которых наиболее полными и прогностически значимыми являются следующие:
К сожалению, причины эклампсии и преэклампсии в настоящее время до конца не изучены. Достоверно известно только одно – эти состояния развиваются исключительно при беременности, а потому неразрывно связаны с нарушением нормальных взаимоотношений в системе мать-плацента-плод. Существует более тридцати различных теорий развития эклампсии и преэклампсии, среди которых наиболее полными и прогностически значимыми являются следующие:- Генетические мутации (дефекты генов eNOS, 7q23-ACE, HLA, АТ2Р1, C677T);
- Антифосфолипидный синдром или иные тромбофилии;
- Хронические патологии не половых органов;
- Инфекционные заболевания.
К факторами риска преэклампсии и эклампсии относятся следующие:
1.
Наличие тяжелой преэклампсии или эклампсии во время предшествовавших беременностей;
2.
Наличие тяжелой преэклампсии или эклампсии у матери или других кровных родственниц (сестры, тети, племянницы и т.д.);
3.
Многоплодная беременность;
4.
Первая беременность (преэклампсия развивается в 75 – 85% случаев при первой беременности, и только в 15 – 25% - в течение последующих);
5.
Антифосфолипидный синдром;
6.
Возраст беременной женщины старше 40 лет;
7.
Интервал между предшествовавшей и настоящей беременностью более 10 лет;
8.
Хронические заболевания внутренних не половых органов:
- Артериальная гипертензия;
- Патология почек;
- Заболевания сердечно-сосудистой системы;
Эклампсия и преэклампсия – патогенез
 В настоящее время ведущими теориями патогенеза преэклампсии и эклампсии являются нейрогенная, гормональная, иммунологическая, плацентарная и генетическая, объясняющие различные аспекты механизмов развития патологических синдромов. Так, нейрогенная, гормональная и почечная теории патогенеза эклампсии и преэклампсии объясняют развитие патологий на органном уровне, а генетическая и иммунологическая – на клеточном и молекулярном. Каждая теория в отдельности не может объяснить все многообразие клинических проявлений преэклампсии и эклампсии, поэтому все они дополняют друг друга, но не заменяют.
В настоящее время ведущими теориями патогенеза преэклампсии и эклампсии являются нейрогенная, гормональная, иммунологическая, плацентарная и генетическая, объясняющие различные аспекты механизмов развития патологических синдромов. Так, нейрогенная, гормональная и почечная теории патогенеза эклампсии и преэклампсии объясняют развитие патологий на органном уровне, а генетическая и иммунологическая – на клеточном и молекулярном. Каждая теория в отдельности не может объяснить все многообразие клинических проявлений преэклампсии и эклампсии, поэтому все они дополняют друг друга, но не заменяют.В настоящее время ученые полагают, что начальное звено патогенеза преэклампсии и эклампсии закладывается в момент миграции цитотрофобласта плодного яйца. Цитотрофобласт представляет собой структуру, обеспечивающую питание, а также поддерживающую рост и развитие плода до образования плаценты . Именно на основе цитотрофобласта к 16-ой неделе беременности формируется зрелая плацента. Перед образованием плаценты происходит миграция трофобласта. Если миграция и инвазия трофобласта в стенку матки будет недостаточной, то в будущем это спровоцирует преэклампсию и эклампсию.
При неполной инвазии мигрирующего трофобласта маточные артерии не развиваются и не растут, вследствие чего они оказываются неготовыми для обеспечения дальнейшей жизни, роста и развития плода. В результате по мере прогрессирования беременности маточные артерии спазмируются, что уменьшает приток крови к плаценте и, соответственно, к плоду, создавая для него условия хронической гипоксии . При выраженной недостаточности кровоснабжения плода может даже возникнуть задержка его развития.
Спазмированные маточные сосуды воспаляются, что приводит к набуханию клеток, образующих их внутреннюю выстилку. На воспаленные и набухшие клетки внутреннего слоя сосудов откладывается фибрин, образуя тромбы. В результате кровоток в плаценте еще сильнее нарушается. Но на этом патологический процесс не останавливается, поскольку воспаление клеток внутренней выстилки сосудов матки распространяется на другие органы, в первую очередь на почки и печень. В результате органы плохо кровоснабжаются и развивается недостаточность их функции.
Воспаление внутренней выстилки сосудистой стенки приводит к их сильному спазму, что рефлекторно повышает артериальное давление у женщины. Под влиянием воспаления внутренней выстилки сосудов помимо гипертензии происходит образование пор, небольших отверстий в их стенке, через которые в ткани начинает просачиваться жидкость, формируя отеки. Высокое артериальное давление усиливает пропотевание жидкости в ткани и формирование отеков. Поэтому чем выше гипертензия, тем сильнее отеки при преэклампсии у беременной женщины.
К сожалению, сосудистая стенка в результате воспалительного процесса оказывается поврежденной, и потому нечувствительной к различным биологически активным веществам, снимающим спазм и расширяющим сосуды. Поэтому гипертензия оказывается постоянной.
Кроме того, из-за повреждения сосудистой стенки активируются процессы свертывания крови, на которые расходуются тромбоциты. В результате запас тромбоцитов исчерпывается, и их количество в крови снижается до 100 * 106 штук/л. После истощения пула тромбоцитов у женщины наступает частичная гемофилия , когда кровь плохо и медленно сворачивается. Низкая свертываемость крови на фоне повышенного артериального давления создает высокий риск инсульта и отека мозга. Пока у беременной женщины нет отека мозга, она страдает преэклампсией. Но как только начинается развитие отека мозга, это свидетельствует о переходе преэклампсии в эклампсию.
Период повышенного свертывания крови и последующего развития гемофилии при эклампсии является хроническим ДВС-синдромом.
Эклампсия и преэклампсия – симптомы и признаки
 Основными симптомами преэклампсии являются отеки, гипертензия и протеинурия (наличие белка в моче). Причем для выставления диагноза "преэклампсия" у женщины не обязательно должны присутствовать все три симптома, достаточно только двух – сочетания гипертензии с отеками или гипертензии с протеинурией.
Основными симптомами преэклампсии являются отеки, гипертензия и протеинурия (наличие белка в моче). Причем для выставления диагноза "преэклампсия" у женщины не обязательно должны присутствовать все три симптома, достаточно только двух – сочетания гипертензии с отеками или гипертензии с протеинурией.Отеки при преэклампсии могут быть различной степени выраженности и распространенности. Например, у некоторых женщин отмечаются только отеки на лице и ногах, а у других – на всей поверхности тела. Патологические отеки при преэклампсии отличаются от нормальных, свойственных любой беременной женщине, тем, что они не уменьшаются и не проходят после ночного отдыха. Также при патологических отеках женщина очень быстро набирает вес – более 500 г в неделю после 20-ой недели беременности.
Протеинурией считается обнаружение белка в количестве более 0,3 г/л в суточной порции мочи.
Гипертензией у беременной женщины считается повышение артериального давления выше 140/90 мм рт. ст. При этом давление в пределах 140 – 160 мм рт. ст. для систолического значения и 90 – 110 мм рт. ст. для диастолического считается умеренной гипертензией. Давление выше 160/110 мм рт. ст. считается тяжелой гипертензией. Разделение гипертензии на тяжелую и умеренную имеет значение для определения степени тяжести преэклампсии.
Кроме гипертензии, отеков и протеинурии при тяжелом течении преэклампсии присоединяются симптомы поражения центральной нервной системы и расстройства мозгового кровообращения, такие как:
- Выраженная головная боль;
- Нарушение зрения (женщина указывает на нечеткость зрения, ощущение бегания мушек перед глазами и тумана и т.д.);
- Боль в животе в области желудка;
- Тошнота и рвота;
- Судорожная готовность;
- Генерализованные отеки;
- Уменьшение мочевыделения до 500 и менее мл в сутки или менее 30 мл в час;
- Болезненность при прощупывании печени через переднюю брюшную стенку;
- Снижение общего количества тромбоцитов менее 100 *106 штук/л;
- Повышение активности АсАТ и АлАТ более 70 ЕД/л;
- HELLP-синдром (разрушение эритроцитов, низкий уровень тромбоцитов в крови и высокая активность АсАТ и АлАТ);
- Внутриутробная задержка развития плода (ВЗРП).
 Легкая преэклампсия
характеризуется обязательным наличием у женщины гипертензии и протеинурии. Отеки при этом могут иметься или отсутствовать. Тяжелая преэклампсия
характеризуется обязательным наличием тяжелой гипертензии (давление выше 160/110 мм рт. ст.) в сочетании с протеинурией. Кроме того, к тяжелой относится преэклампсия, при которой у женщины отмечается любой уровень гипертензии в сочетании с протеинурией и любым одним из симптомов нарушения мозгового кровообращения или поражения ЦНС, перечисленных выше (головная боль, нарушение зрения, тошнота, рвота, боль в животе , уменьшение мочевыделения и т.д.).
Легкая преэклампсия
характеризуется обязательным наличием у женщины гипертензии и протеинурии. Отеки при этом могут иметься или отсутствовать. Тяжелая преэклампсия
характеризуется обязательным наличием тяжелой гипертензии (давление выше 160/110 мм рт. ст.) в сочетании с протеинурией. Кроме того, к тяжелой относится преэклампсия, при которой у женщины отмечается любой уровень гипертензии в сочетании с протеинурией и любым одним из симптомов нарушения мозгового кровообращения или поражения ЦНС, перечисленных выше (головная боль, нарушение зрения, тошнота, рвота, боль в животе , уменьшение мочевыделения и т.д.).
При появлении симптоматики тяжелой преэклампсии женщину необходимо срочно госпитализировать в акушерский стационар и начать гипотензивное и противосудорожное лечение, направленное на нормализацию давления, устранение отека мозга и профилактику эклампсии.
Эклампсия представляет собой судорожный припадок, развивающийся на фоне отека и повреждения мозга из-за предшествовавшей преэклампсии. То есть, основным симптомом эклампсии являются судороги в сочетании с коматозным состоянием женщины. Судороги при эклампсии могут быть различными:
- Единичный судорожный припадок;
- Серия судорожных припадков, следующих один за другим через короткие промежутки времени (эклампсический статус);
- Потеря сознания после судорожного припадка (эклампсическая кома);
- Потеря сознания без судорожного припадка (эклампсия без эклампсии или coma hepatica).
Эклампсические судороги развиваются из-за глубокого поражения ЦНС в ходе отека мозга и высокого внутричерепного давления. Возбудимость мозга сильно повышена, поэтому любой сильный раздражитель, например, яркий свет, шум, резкая боль и др., может спровоцировать новый приступ судорог.
Эклампсия – периоды
Судорожный припадок при эклампсии состоит из следующих последовательно сменяющих друг друга периодов:1. Предсудорожный период , продолжающийся в течение 30 секунд. В это время у женщины начинаются мелкие подергивания мышц лица, глаза прикрываются веками, а углы рта опускаются;
2. Период тонических судорог , продолжающийся также в среднем около 30 секунд. В этот момент туловище женщины вытягивается, позвоночник изгибается, челюсти плотно сжимаются, все мышцы сокращаются (в том числе дыхательные), лицо синеет, глаза смотрят в одну точку. Затем при подрагивании век глаза закатываются наверх, вследствие чего становятся видны только белки. Пульс перестает прощупываться. Из-за сокращения дыхательных мышц женщина в этот период не дышит. Данная фаза является наиболее опасной, ведь из-за остановки дыхания может произойти внезапная смерть, чаще всего от кровоизлияния в мозг;
3. Период клонических судорог , продолжающийся от 30 до 90 секунд. С началом этого периода, лежавшая неподвижно с напряженными мышцами, женщина начинает буквально биться в конвульсиях. Судороги проходят одна за другой и распространяются по телу сверху вниз. Судороги бурные, дергаются мышцы лица, туловища и конечности. Во время судорог женщина не дышит, а пульс не прощупывается. Постепенно судороги ослабевают, становятся реже и, наконец, полностью прекращаются. В этот период женщина делает первый громкий вдох, начинает шумно дышать, изо рта идет пена, нередко окрашенная кровью из-за прикушенного языка. Постепенно дыхание становится глубоким и редким;
4. Период разрешения припадка продолжается несколько минут. В этом время женщина медленно приходит в сознание, лицо розовеет, пульс начинает прощупываться, а зрачки медленно суживаются. Память о припадке отсутствует.
Общая длительность описанных периодов припадка эклампсических судорог составляет 1 – 2 минуты. После припадка сознание женщины может восстановиться, или же она впадет в кому . Коматозное состояние развивается при наличии отека мозга и продолжается вплоть до того момента, пока он не сойдет. Если кома при эклампсии продолжается часами и сутками, то прогноз для жизни и здоровья женщины неблагоприятный.
Эклампсия и преэклампсия – принципы диагностики
 Для диагностики эклампсии и преэклампсии необходимо регулярно производить следующие исследования:
Для диагностики эклампсии и преэклампсии необходимо регулярно производить следующие исследования:- Выявление отеков и оценка их выраженности и локализации;
- Измерение артериального давления;
- Анализ мочи на содержание белка;
- Анализ крови на концентрацию гемоглобина , количество тромбоцитов и гематокрит;
- Кровь на время свертывания;
- Электрокардиограмма (ЭКГ);
- Биохимический анализ крови (общий белой, креатинин , мочевина , АлАТ, АсАТ, билирубин);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген, факторы свертывания);
- КТГ плода;
- УЗИ плода;
- Допплерометрия сосудов матки, плаценты и плода.
Неотложная помощь при эклампсии
 При эклампсии необходимо уложить беременную женщину на левый бок, чтобы снизить риск попадания рвотных масс, крови и желудочного содержимого в легкие . Следует уложить женщину на мягкую кровать, чтобы во время судорог она не нанесла себе случайных повреждений. Удерживать насильно в процессе судорожного эклампсического припадка не нужно.
При эклампсии необходимо уложить беременную женщину на левый бок, чтобы снизить риск попадания рвотных масс, крови и желудочного содержимого в легкие . Следует уложить женщину на мягкую кровать, чтобы во время судорог она не нанесла себе случайных повреждений. Удерживать насильно в процессе судорожного эклампсического припадка не нужно.Во время судорог рекомендуется подавать кислород через маску со скоростью 4 – 6 литров в минуту. После завершения судорог необходимо отсосом очистить от слизи, крови, пены и рвотных масс ротовую и носовую полость, а также гортань.
Сразу же после окончания приступа судорог следует внутривенно вводить сульфат магния . Сначала в течение 10 – 15 минут вводят 20 мл 25% раствора магнезии, затем переходят на поддерживающую дозировку 1 – 2 г сухого вещества в час. Для поддерживающей магнезиальной терапии к 320 мл физиологического раствора добавляют 80 мл 25% сульфата магния. Готовый раствор вводится по 11 или 22 капли в минуту. Причем 11 капель в минуту соответствует поддерживающей дозе 1 г сухого вещества в час, а 22 капли – соответственно, 2 г. в поддерживающей дозировке сульфат магния следует вводить непрерывно в течение 12 – 24 часов. Магнезиальная терапия необходима для предотвращения возможных последующих судорожных припадков.
Если после введения магнезии судороги повторились через 15 минут, то следует перейти к Диазепаму. В течение двух минут следует ввести внутривенно 10 мг Диазепама. При возобновлении судорог повторно вводится такая же доза Диазепама. Затем для поддерживающей противосудорожной терапии 40 мг Диазепама разводят в 500 мл физиологического раствора, который вводят в течение 6 – 8 часов.
Вне зависимости от срока беременности эклампсия не является показанием к экстренному родоразрешению, поскольку сначала необходимо стабилизировать состояние женщины и добиться прекращения судорог. Только после купирования судорожных припадков можно рассматривать вопрос о родоразрешении, которое осуществляется как через естественные родовые пути, так и через кесарево сечение .
Эклампсия и преэклампсия – принципы лечения
В настоящее время существует только симптоматическое лечение преэклампсии и эклампсии, которое состоит из двух компонентов:1. Противосудорожная терапия (профилактика или купирование судорог на фоне эклампсии);
2. Гипотензивная терапия – снижение и поддержание артериального давления в пределах нормы.
Доказано, что для выживания и успешного развития плода и женщины эффективны только гипотензивная и противосудорожная терапия. Применение антиоксидантов , мочегонных препаратов для устранения отеков и прочие варианты лечения преэклампсии и эклампсии неэффективны, не приносят пользы ни плоду, ни женщине и не улучшают их состояние. Поэтому сегодня при эклампсии и преэклампсии проводят только симптоматическую терапию по профилактике судорог и снижению давления, которая, в большинстве случаев, является эффективной.
Однако не всегда симптоматическая терапия преэклампсии и эклампсии оказывается эффективной. Ведь единственным средством, способным полностью излечить преэклампсию и эклампсию является избавление от беременности, поскольку именно вынашивание ребенка является причиной данных патологических синдромов. Поэтому при неэффективности симптоматического гипотензивного и противосудорожного лечения производится срочное родоразрешение, необходимое для сохранения жизни матери.
Противосудорожная терапия
 Противосудорожная терапия эклампсии и преэклампсии производится при помощи внутривенного введения сульфата магния (магнезии). Магнезиальная терапия подразделяется на нагрузочную и поддерживающие дозы. В качестве нагрузочной дозы женщине однократно внутривенно в течение 10 – 15 минут вводится 20 мл 25 раствора магнезии (5 г в пересчете на сухое вещество).
Противосудорожная терапия эклампсии и преэклампсии производится при помощи внутривенного введения сульфата магния (магнезии). Магнезиальная терапия подразделяется на нагрузочную и поддерживающие дозы. В качестве нагрузочной дозы женщине однократно внутривенно в течение 10 – 15 минут вводится 20 мл 25 раствора магнезии (5 г в пересчете на сухое вещество).Затем раствор магнезии в поддерживающей дозе, которая составляет 1 – 2 г сухого вещества в час, вводится непрерывно в течение 12 – 24 часов. Для получения магнезии в поддерживающей дозировке необходимо 320 мл физиологического раствора соединить с 80 мл 25% раствора сульфата магния. Затем готовый раствор вводится со скоростью 11 капель в минуту, что эквивалентно 1 г сухого вещества в час. Если раствор вводить со скоростью 22 капли в час, то это будет соответствовать 2 г сухого вещества в час.
При непрерывном введении магнезии следует следить за симптомами передозировки магния, к которым относят следующие:
- Дыхание реже 16 в минуту;
- Снижение рефлексов;
- Уменьшение количества мочи менее 30 мл в час.
Противосудорожная терапия производится периодически в течение всей беременности, пока сохраняется преэклампсия или опасность эклампсии. Частоту проведения магнезиальной терапии определяет врач-акушер .
Гипотензивная терапия
 Гипотензивная терапия при преэклампсии и эклампсии заключается в доведении давления до 130 – 140/90 – 95 мм рт. ст. и удержании его в указанных пределах. В настоящее время при эклампсии или преэклампсии беременных для снижения давления применяются следующие гипотензивные препараты:
Гипотензивная терапия при преэклампсии и эклампсии заключается в доведении давления до 130 – 140/90 – 95 мм рт. ст. и удержании его в указанных пределах. В настоящее время при эклампсии или преэклампсии беременных для снижения давления применяются следующие гипотензивные препараты:- Нифедипин – принять 10 мг (0,5 таблетки) однократно, затем через 30 минут еще 10 мг. Затем в течение суток по необходимости можно принимать по одной таблетке Нифедипина. Максимальная суточная доза составляет 120 мг, что соответствует 6 таблеткам;
- Натрия нитропруссид – вводится внутривенно медленно, начальная дозировка рассчитывается из соотношения 0,25 мкг на 1 кг массы тела в минуту. При необходимости доза может увеличиваться на 0,5 мкг на 1 кг веса каждые 5 минут. Максимальная дозировка Натрия нитропруссида составляет 5 мкг на 1 кг веса в минуту. Препарат вводится вплоть до достижения нормального давления. Максимальная продолжительность инфузии Натрия нитропруссида составляет 4 часа.
При возникновении резкого приступа гипертензии проводят нормализацию давления Нифедипином или Натрия нитропруссидом, после чего вновь переводят женщину на метилдопу.
После родов следует в течение суток обязательно проводить магнезиальную терапию, состоящую из нагрузочной и поддерживающей дозировок. Гипотензивные препараты после родов применяют в индивидуальном режиме, отменяя постепенно.
Правила родоразрешения при эклампсии и преэклампсии
При эклампсии вне зависимости от срока беременности родоразрешение производят в течение 3 – 12 часов после купирования судорог.При легкой преэклампсии проводят родоразрешение в 37 недель беременности.
При тяжелой преэклампсии вне зависимости от срока беременности родоразрешение производят в течение 12 – 24 часов.
Ни эклампсия, ни преэклампсия не являются абсолютными показаниями для кесарева сечения, более того, роды через естественные пути предпочтительнее. Родоразрешение методом кесарева сечения производится только при отслойке плаценты или при безуспешных попытках родовозбуждения. Во всех остальных случаях у женщин с преэклампсией или эклампсией производится родоразрешение через естественные пути. При этом естественного начала родов не дожидаются, а проводят их индукцию (родовозбуждение). Роды при эклампсии или преэклампсии обязательно ведут с применением эпидуральной анестезии и на фоне тщательного контроля сердцебиения плода при помощи КТГ.
Осложнения эклампсии
Приступ эклампсии способен спровоцировать следующие осложнения:- Отек легких;
- Аспирационная пневмония ;
- Кровоизлияние в мозг (инсульт) с последующей гемиплегией или параличом ;
- Отслойка сетчатки с последующей временной слепотой . Обычно зрение восстанавливается в течение недели;
- Психоз , продолжающийся от 2 недель до 2 – 3 месяцев;
- Кома;
- Отек мозга;
- Внезапная смерть вследствие ущемления мозга на фоне его отека.
Профилактика эклампсии и преэклампсии
 В настоящее время доказана эффективность следующих препаратов для профилактики эклампсии и преэклампсии:
В настоящее время доказана эффективность следующих препаратов для профилактики эклампсии и преэклампсии:
- Прием небольших доз Аспирина (75 – 120 мг в сутки) от начала до 20-ой недели беременности;
- Прием препаратов кальция (например, кальция глюконат, кальция глицерофосфат и др.) в дозировке 1 г в сутки в течение всей беременности.